アトピー性皮膚炎Atopic dermatitis
アトピー性皮膚炎とは
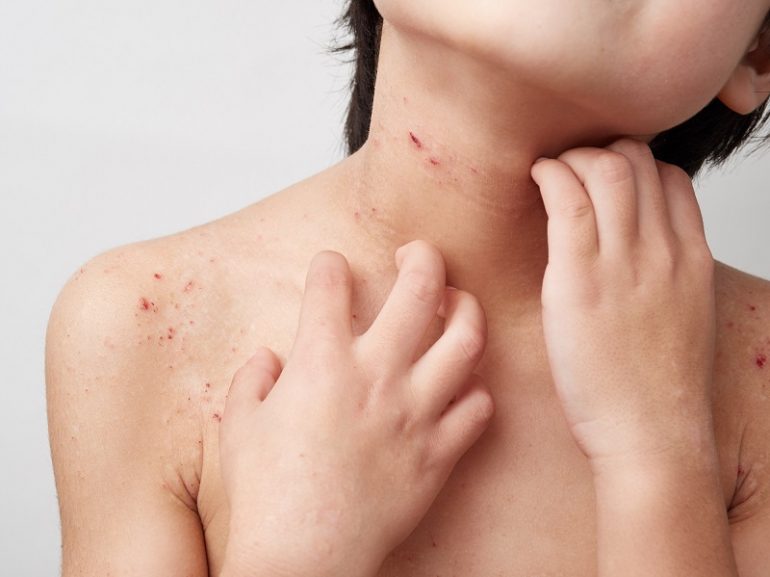 表皮の一番外側にある角層のバリア機能に障害があり、さまざまな因子による刺激反応やアレルギー性炎症反応が繰り返し起こる慢性の皮膚疾患です。小児の場合、食物、細菌、発汗、環境アレルゲンなどの因子が関与するケースが多く、喘息やアレルギー性鼻炎・結膜炎などの合併も多く見られます。両親や兄弟など血のつながりのある人にもアトピー性皮膚炎や他のアレルギー疾患があることが多いです。
表皮の一番外側にある角層のバリア機能に障害があり、さまざまな因子による刺激反応やアレルギー性炎症反応が繰り返し起こる慢性の皮膚疾患です。小児の場合、食物、細菌、発汗、環境アレルゲンなどの因子が関与するケースが多く、喘息やアレルギー性鼻炎・結膜炎などの合併も多く見られます。両親や兄弟など血のつながりのある人にもアトピー性皮膚炎や他のアレルギー疾患があることが多いです。
乳幼児、小児、思春期・成人期と、年齢によって主な症状が変化していきます。大人になるにつれ症状が軽くなる、ほぼ無くなることが多いため、「子供の頃アトピーだったけど今は完治した」という表現を目にすることがありますが、基本的に乾燥肌であり敏感肌であるという肌質自体は生涯に渡って変わらないことが多いので、自分の肌質を理解して保湿などのスキンケアをしっかり行うことが重要です。
頻度
小児では15~20%、成人では2~10%に見られるとされています。
病因
皮膚のバリア機能に関与するフィラグリンの遺伝子変異によって外界からのアレルギーの原因物質や刺激物質の侵入が容易になってしまいます。特別なアレルギーだけでなく、乾燥、汗、汚れ、衣類などによる身近な刺激によっても皮膚の炎症が起きやすくなります。
こうしたバリア機能の障害と、アレルギー的な要素が相互に作用してアトピー性皮膚炎を発症すると考えられています。
症状
乳幼児期:生後2か月から2~4歳
はじめに顔(特に頬)に湿潤性の湿疹ができ、頭部・頸部・胸部に湿疹が拡大します。頭部には厚いかさぶたができやすく、冬期には身体の皮膚が乾燥して丘疹による鳥肌のようなアトピー皮膚になることがあります。自然軽快することもありますが、小児期の症状にそのまま移行することもあります。
小児期:3~4歳から10~12歳
乳児期から移行する場合と、乳幼児期にいったん治癒してからこの時期に再発する場合、そして小児期にはじめて発症する場合があります。体幹の皮膚は乾燥していることが多く、慢性化すると肘の内側・膝の内側・お尻などの皮膚が厚くなりゴワゴワすることがあります。紅色丘疹や線状の掻破痕ができ、体幹には紅色小丘疹ができることが多くなってきます。顔が白っぽくなり、皮膚の乾燥、肌の肥厚やざらつき、ウロコのようなふけといった症状が現れやすくなっています。10歳頃に自然に軽快することもあります。
思春期・成人期:12歳以降
小児期に治癒せずに移行する場合と、この時期にはじめて発症する場合があります。前頸部、側頸部、前胸部、手首、肘の内側、膝の内側などに皮膚のゴワゴワや色素沈着が起きます。掻き壊しを繰り返すと大きいブツブツ(痒疹)を生じることもあります。
検査
乳幼児期で食物アレルギーの合併が疑われるような場合では、主に小児科で、血液検査を行います。
成人では、主要な食物、ハウスダスト、ダニ、花粉、ペットなどに対するアレルギーについて測定することもありますが、一度に検査できる範囲には限界があります。患者様の食生活、症状が悪化するきっかけなどを伺った上で、適切な項目を選んで検査を実施しますので、悪化する要因だと感じているものがある場合はご相談ください。
治療の最終目標
保湿などのスキンケアをしっかり行い、薬による治療がそれほど必要でなくなり、症状がほぼ無い〜軽く日常生活に大きな支障がない、という良い状態(寛解状態と言います)を維持することが治療のゴールです。まずはしっかり薬による治療を行って、急な悪化を起こさない状態を目指しましょう。
治療方法
症状に合わせて、適切な薬物療法とスキンケアを行い、悪化因子に対して対策を行うことが基本的な治療法です。
適切な治療を行って炎症やかゆみを速やかに軽減させる寛解導入は、つらい症状の解消だけでなくその後の皮膚のバリア機能の回復につなげるためにも不可欠です。症状がほぼ無い〜軽い状態を維持することで、悪化を繰り返しにくくなります。
ステロイド外用薬
皮膚の炎症を抑えるお薬で、アトピー性皮膚炎では治療の基本になる薬剤です。症状や部位に応じて適切な強さのステロイド外用薬を選択することが重要です。炎症の効果的な抑制には、軟膏・クリーム・ローション・スプレー・テープといった形状の異なる薬剤の使い分けや、必要十分な量と塗布する回数もポイントになります。
外用量
適切な量の塗布が不可欠です。人差し指の先端から第1関節までチューブから絞り出した薬剤の量を1FTU(finger tip unit)※といい、成人の両方の手のひら分の面積に相当するとされています。※大きいチューブでの換算で、よく処方される5gチューブでは、2回絞り出したくらいが目安となります。
この量はちょっと多すぎるように感じますが、塗る量が少ないと十分な効果が得られずその結果として長期間の治療が必要になります。ステロイドを塗る時の重要なポイントは、十分な量を・毎日・短期間しっかり塗る、です。
外用回数
痒みが強い時や急に悪化した時には、朝晩の2回塗布し、炎症が改善してきたら1日1回に減らし、さらに改善したら1日おきなど徐々に減らしながら継続することで寛解状態に導きます。
タクロリムス軟膏
アトピー性皮膚炎の新たな治療薬として1999年に登場した薬剤です。タクロリムス(プロトピック®)軟膏には0.1%成人用(16歳以上)と0.03%小児用(2~15歳)があります。ステロイドより効果が弱いと考えられがちですが、顔のかゆみに対しては、通常顔に処方されることの多い強さのステロイドよりも効果が高いとされています。顔や首に使う事が多いですが、その他の部位にも使えます。塗り初めに独特の刺激感があること(使ううちに慣れる事も多いです)、かゆみが強い時の即効性はステロイドに劣る事、などがありますが、長期的に使用する際にステロイドに比べて副作用の心配が少なく、薬が長期間必要になることの多いアトピー性皮膚炎では、切り替え可能な症状に対しては積極的にタクロリムスの併用や切り替えを勧めています。
タクロリムス軟膏の優れた点
・ステロイドの塗り薬を長期間使った時に起こる皮膚萎縮などの心配が少ない
・正常な皮膚からは吸収されにくいので、病変のある部分にのみ効かせる事ができる
塗り初めの刺激感、1日に塗ってよい量の上限、粘膜部や傷には塗れない、など注意点もあるので、適切な使い方を理解する事が重要です。
アトピー性皮膚炎では、必要なスキンケアをしっかり行って、ステロイドとタクロリムスの両方を上手に使い分けながら、薬による副作用を出さないよう効果的に治療を行っていくことを目指します。普段の薬の使い方に不安を感じた場合は何度でもご質問ください。
コレクチム軟膏
2020年1月にアトピー性皮膚炎の塗り薬として新しく承認された薬です。ステロイドともタクロリムス軟膏とも違う全く別のお薬です。
使い方としては、タクロリムス同様、粘膜部や傷には塗れない事や1日で塗る量の上限があるなど注意する点はありますが、塗り始めに起きやすい刺激感がコレクチムではタクロリムスよりも少ないと言われています。
顔や首などステロイドの副作用が出やすい部位を中心に、ステロイドから切り替えて使用します。
抗ヒスタミン薬(飲み薬)
かゆみを伝達する物質を抑制する薬剤です。かゆみはそれ自体も日常生活に支障がありますが、かゆみにより皮膚を掻きむしる行為は皮膚状態を悪化させるので、掻くことを防ぐ意味でもかゆみの抑制は重要です。
ただし、塗り薬の治療と比べるとあくまで補助的で、これだけでアトピー性皮膚炎の皮膚炎や痒みを抑えきれるものではありません。
プロアクティブ療法
炎症を抑える治療で寛解となった後、見た目にほとんど異常がないように見えても潜在的な炎症が皮膚の奥で残っている状態がしばらく続いています。ここで治療を一旦やめてしまう人が多いのですが、この状態で治療を中止してしまうと、すぐに炎症が再び起きて(再燃)しまいます。再燃を防ぐために、寛解後もステロイド外用薬やタクロリムスなどの炎症を抑える塗り薬を週に2~3回など定期的に塗る治療法をプロアクティブ療法といって、現在はアトピー性皮膚炎の治療で重要な考え方とされています。
これに対して、見た目や痒みがよくなったら治療を中止し、炎症が再燃したら治療を再開する方法をリアクティブ療法と呼び、以前はこの方法が推奨されていました。
現在では、リアクティブ療法に比べてプロアクティブ療法の方が炎症の再燃を防ぐ効果が期待できる、つまり皮膚の良い状態を長く維持できて、結果的に薬の使用量も減らすことができることがわかっています。当院では、このプロアクティブ療法をできる限り多くのアトピー性皮膚炎の方に理解して塗り薬の治療を継続して欲しいと考えています。
当院では、一定以上の重症度または湿疹の範囲が広範囲にあるアトピー性皮膚炎の患者様には、初診時にプロアクティブ療法について説明を行い、説明用紙をお渡ししています。
治療に関して不安・不明なことがございましたら、ご遠慮なくお尋ねください。
※プロアクティブ:同名のニキビケア化粧品が有名ですが関連はありません。 Proactiveは「必要に迫られる前に行動しておく」といった意味の単語です。
ステロイドの外用剤(塗り薬)について
一時期よりは減りましたが(※)、ステロイドについて漠然と「怖い」というイメージを持っている方は今でも少なくありません。ステロイドの塗り薬は確かに副作用がありますが、副作用の可能性がない薬剤はほとんどありません。副作用よりも「薬を使わない場合のデメリット」の方が大きいからこそ処方している事がほとんどです。
副作用と聞くだけで怖く感じる気持ちは当然ですが、ステロイドほど炎症を短期間に効果的に鎮めることができる薬剤は他になく、治療に必須の薬でもあります。ステロイドをやみくもに避けて皮膚の炎症を長引かせてしまうと、炎症による皮膚のダメージが強くなり、その結果、色素沈着などの合併症を起こしやすくなります。
また副作用と言っても、外用ステロイドの副作用について実際に理解している人は少ないようです。
内用ステロイド(飲み薬や注射)によって起こる全身の副作用と混同されていたり、「よくわからないけど使わない方がいい薬」と捉えている人も多いようです。
ステロイドの塗り薬には、強さ(ランク)があり、使い分けが必要です。塗る部位・患者さんの年齢・炎症の強さなどに合わせて、適切なランク・使用量・治療期間を守ることで比較的安全に使うことができます。
体に処方された薬を顔に使うなど不適切に強い薬を使っていると副作用の危険性が上がりますが、症状を抑える力の弱い薬を少量だけ塗ったりしていると炎症が抑えられず長期間ダラダラと使うことになり同じく副作用の危険性が上がります。
虫刺されのように原因がはっきりしていて繰り返さない症状の場合は、ステロイドの塗り薬による深刻な副作用が起きることはほぼありません。
アトピー性皮膚炎は皮膚の炎症を繰り返す疾患でありステロイドを塗る期間や頻度が増えることになります。そのためアトピー性皮膚炎では、より外用ステロイドの効果と副作用をよく理解して、効果は高く副作用は出しづらい塗り方をマスターする事が大切です。
当院では、皮膚の炎症が続くリスクと副作用のリスクを考慮した上でステロイド薬を処方しており、顔などの副作用が出やすい部位では早期に非ステロイドのプロトピック軟膏/コレクチム軟膏に切り替えています。
このような方針を先に説明することで安心して治療を受けていただけるよう努めてはいますが、もしどうしても不安を感じる方はぜひ診察室でその旨をお伝えください。
絶対に塗りたくないと思っているお薬を無理に処方することは医師も望んではいませんので、遠慮なくご不安についてお伝えください。
スキンケア・保湿について
 アトピー性皮膚炎では、皮膚のバリア機能が低下し、外的な刺激から肌を守り潤いを保持する機能が低下しやすいため、外からの刺激やアレルギー物質が侵入しやすくなり炎症を起こしやすいとされています。刺激を与えず皮脂を落とし過ぎないように適切な洗浄を行い、保湿剤を適切に使用するケアで角質層の水分含有量が改善し、皮膚のバリア機能の回復と維持が可能になります。バリア機能の回復によって刺激やアレルギー物質の侵入を予防できれば、炎症の再発を防ぐことができます。アトピー性皮膚炎において保湿は、薬剤による治療と同じくらい重要な役割を持つケアだと言えます。
アトピー性皮膚炎では、皮膚のバリア機能が低下し、外的な刺激から肌を守り潤いを保持する機能が低下しやすいため、外からの刺激やアレルギー物質が侵入しやすくなり炎症を起こしやすいとされています。刺激を与えず皮脂を落とし過ぎないように適切な洗浄を行い、保湿剤を適切に使用するケアで角質層の水分含有量が改善し、皮膚のバリア機能の回復と維持が可能になります。バリア機能の回復によって刺激やアレルギー物質の侵入を予防できれば、炎症の再発を防ぐことができます。アトピー性皮膚炎において保湿は、薬剤による治療と同じくらい重要な役割を持つケアだと言えます。
保湿方法
保湿外用剤を朝と夕方以降の2回、塗布します。アトピー性皮膚炎では皮膚の清潔を保つことも重要ですので、入浴またはシャワー浴は毎日行いましょう。しかし入浴直後は肌の水分が急激に失われるためそのタイミングで外用剤を塗るのが効果的です。
全身に毎日保湿するのは面倒でつい忘れがちです。毎日保湿を続けるための方法としてオススメなのは、入浴後服を着る前にまず全身を保湿することです。保湿剤は脱衣所に置いて、入浴後5分以内に全身を保湿しましょう。浴室内で塗るタイプの市販の保湿剤も便利です。続けるためには自分が塗りやすい方法でなくてはいけません。自分の日常生活の中に保湿という習慣をどう組み込むか、一緒に考えていきましょう。
アトピー性皮膚炎の場合、症状のない正常に見える皮膚も基本的に乾燥肌なので、全身に保湿剤をしっかり塗ることが重要です。その上で炎症がある部分には炎症を抑える作用のあるお薬も塗りましょう。
症状がほとんどない‘寛解’の状態になった後もそれを維持するために保湿剤の使用が不可欠です。寛解状態でも再び皮膚の炎症が起きた場合、早く炎症作用のあるお薬を使うことで炎症を早く沈静させる事ができ、再び寛解状態に戻す事につながります。ちょっとした皮膚の異常にもすぐ気付けるよう、毎日保湿しながら肌の状態を確認する習慣はとても重要です。
シャワーを含む入浴
皮脂汚れ、外用薬、汗、皮膚表面の雑菌など、様々なものが皮膚の状態を悪化させる要因となります。これらを除去して皮膚を清潔に保つ入浴・シャワーは重要な習慣です。温度が高めのお湯や長時間の入浴は、皮脂を落とし過ぎ、また温熱効果でかゆみを感じやすくなります。入浴・シャワー浴は必要ですが、かゆみのある時は長風呂や熱めのお風呂は避けましょう。入浴後はできるだけ早く保湿と必要に応じて薬の塗布を行いましょう。
